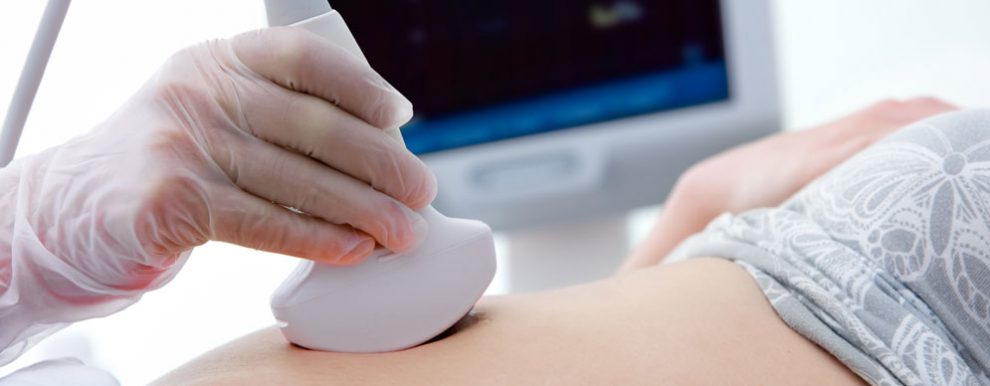
כניסה להריון היא תהליך מורכב. כשבעה ימים לאחר שחרגה הביצית מהשחלה היא נודדת בתוך החצוצרה, מופרית על ידי תא הזרע אשר מגיע אל הרחם ומשתכן כאמור בחלקו העליון. הביצית מוסיפה להתחלק ומצמיחה מעין זרועות (סיסים), החודרות אל תוך רירית הרחם ואל תוך כלי הדם של האם. כך מתחילה להיווצר השליה, שהיא איבר עשיר ביותר בכלי דם ובה נעשה חילוף החומרים בין דם האם לדמו של העובר.
הריון מחוץ לרחם עשוי להתרחש בשעה שהביצית שזה עתה הופרתה, תידבק אל דופן החצוצרה במקום להיכנס למקומה המיועד ברחם. כל זאת עשוי לקרות במידה והחצוצרה פגומה או חסומה. ובמידה ואכן הביצית לא תוכל להתקדם אל תוך הרחם, היא תיצמד אל דופן החצוצרה ותתחיל להתפתח. להריון חוץ רחמי יש סיכוי קלוש ביותר להתפתח להריון תקין. לכן יש לעשות הכל על מנת להקטין את הסיכון להיווצרות הריון כזה. הגורמים המעידים כי אישה עשויה להיקלט להיריון חוץ רחמי מתחלקות לכמה קטגוריות. המקרים הנ"ל מעידים כמשפיעים בעלי סיכויים נמוכים מאוד אך עדיין משפיעים: ניתוח באזור הבטן או האגן בעבר, עישון, שטיפה של הוואגינה בחומרים שונים (חומץ, מוצרי היגיינה נשיים), קיום יחסי מין מתחת לגיל 18, הפריה חוץ גופית, עיקור ע"י קשירת חצוצרות והתקן תוך רחמי (בעיקר זה שמשחרר פרוגסטרון). המקרים המשפיעים באופן בינוני וישיר על הריון חוץ רחמי הם זיהומים במערכת המין בעבר (כלמידה, גונוראה), כמו גם הפרעות במבנה החצוצרה הנובעות מדלקות קודמות באגן (גם דלקות המועברות בזמן מגע מיני עלולות לגרום לדלקת אשר עלולה לפגוע בחצוצרות ולהגביר את הסיכון להריון מחוץ לרחם. לכן יש להשתדל לקיים מין בטוח ומוגן ולהקטין את סיכויי ההידבקות במחלה כזו), ניתוחי בטן, אנדומטריוזיס והפרעות בהתפתחות החצוצרה. אי פוריות, כמו גם ריבוי פרטנרים מיניים במהלך החיים (מעלה סיכון ל – PID, מחלה דלקתית של האגן שמעלה סיכון להריון אקטופי). גורמי הסיכון הגבוהים ביותר הם ניתוח חצוצרה בהיסטוריה הרפואית, הריון קודם מחוץ לרחם, פתולוגיה בחצוצרות, וחשיפה של האישה ל – DES כשהייתה ברחם אמה. (אם אמך, במהלך ההיריון איתך, נטלה תרומה בשם DES יש לך סיכוי גבוה יותר להגיע למצב של הריון מחוץ לרחם).
הביצית המופרית "טועה" בדרכה אל הרחם ומתיישבת מחוצה לו. הסיכון הממשי הוא יכולתה של הביצית להתחלק ולהתפתח כבכל הריון רגיל ובגוף האישה מופיעים הסימפטומים המתאימים בהחלט למצב סביר של הריון. הקושי שנוצר עקב הריון חוץ רחמי הוא בשל מיקומו הלא נכון של העובר, אשר גדל במקום שאינו הרחם. ההיריון ממשיך לגדול יחד עם הסיסים, שהם אותן זרועות החודרות בדרך כלל לכלי הדם שבדופן הרחם ופולשות לרקמות אחרות. הריון מחוץ לרחם הנקרא גם הריון אקטופי, על פי רוב, משתרש בדרך כלל בחצוצרה. במקרים נדירים יותר ההיריון עלול להתפתח גם בשחלה, בחלל הבטן או בצוואר הרחם. האישה סובלת מכאב בטן חד, מדימום מאסיבי ואף מהלם. חיי האישה נתונים בסכנה, ועליה לפנות במיידי לקבלת עזרה רפואית הולמת, שתאמוד את מצבה בעזרת טיפול הולם.
כאב בטן חד
בשלבי ההיריון המוקדמים מחוץ לרחם תיתקף האישה בכאב ממוקד בצד אחד בבטן ובדימום נרתיקי, ובשלבים מתקדמים יותר ייתכנו כאבים בבטן כולה ובכתפיים, הרגשת עילפון, סחרחורת ובצורך עז לשחרור דרך פעולת המעיים. בטן האישה עשויה להיות נוקשה, קצב הדופק יהיה מהיר ולחץ הדם נמוך. מדובר בכאב חד שאי אפשר להתעלם ממנו, פתאומי או ממושך. מתעורר שינוי במקום הכאב והקרנתו לאזור אחר כמו כתפיים, בטן תחתונה או פי הטבעת. וכמובן הסימפטום הוודאי ביותר הוא תחושה כללית אשר מבשרת על סחרחורת, עלפון ואף דימום נרתיקי.
סיכויי הכניסה להריון מחדש
הסיכויים להריון תקין עבור אישה שכבר חוותה הריון מחוץ לרחם הינם טובים מאוד. אך נשים רבות אשר חוות היריון חוץ רחמי נתקלות גם בתופעת הציסטה הכה לא נעימה אשר מכונה בעברית גם "כיסה". ציסטה הינה מבנה בגוף שמכיל מעטפת ובתוכה, בדרך כלל נוזל. בהריון חוץ רחמי, אכן, קיימת בד"כ גם ציסטה, אבל היא אינה אופיינית להריון חוץ רחמי דווקא אלא להריון בכלל. כלומר גם בהריון רגיל, ניראה מבנה ציסטי בטרימסטר הראשון. מקורה של הציסטה באותו זקיק שממנו חרגה הביצית בחודש זה, שהפך ל"גופיף צהוב". הציסטה הזו תומכת בהריון בשלביו הראשונים. הריון חוץ רחמי גם החל בחריגה של ביצית מזקיק ולכן טבעי הוא שתיראה הציסטה הזו גם כאן. אין לה משמעות בהריון חוץ רחמי והיא תיעלם באופן ספונטאני בהמשך.
סכנות
כחלק מתהליך ההשגחה הרפואית על האישה עם הריון חוץ רחמי להקפיד על מעקב יומי של בדיקות דם הכוללות בדיקת רמת ההורמון ההריוני וספירת דם, מעקב אחרי ערכי לחץ דם ודופק מספר פעמים ביום, בדיקת אולטרה סאונד לשלילת קיומו של שק הריון ובדיקה גופנית של האישה מול אומדן הכאב ממנו היא סובלת.במקרים בהם ההיריון החוץ רחמי אינו מאובחן ואינו מטופל עלול להיגרם נזק לבריאותה של האישה עד מצבים של סכנת חיים. הטיפולים המקובלים הם: טיפול ניתוחי, טיפול תרופתי וטיפול שמרני.
טיפול נוסף הוא ע"י מתן תרופה כימותרפית הנקראת מטוטרקסט. התרופה ניתנת במינון חד פעמי בהזרקה תוך שרירית ואינה כרוכה בתופעות לוואי.
רופאים רבים טוענים כי מרבית הנשים עם הריון חוץ רחמי תנותחנה. על פי רוב הניתוחים מתבצעים בלפרוסקופיה ניתוחית, שיטה בה משתמש המנתח בציוד המאפשר גישה לאברי הבטן מבלי להזדקק לפתיחת הבטן. הניתוח נעשה בהרדמה כללית וההתאוששות ממנו מהירה וקלה.
אחוזים וסטטיסטקות
הסיכוי של נשים לחוות הריון חוץ רחמי נעה בין אחד על כל מאה לידות, אך ההיריון כשלעצמו מאוד מלחיץ דווקא בגלל שהוא חייב להסתיים עוד לפני שהתחיל. אל נשכח את החששות (שפוקדות כל אישה, גם אם מדובר בהיריונה השני והשלישי) אשר מעוררות מחשבות לא נעימות הקשורות לבריאות האישה ההרה וכוונתה העתידית להילקט ולחוות הריון תקין ממש בקרוב. הסיכון להריון חוץ רחמי חוזר תלוי בטיפול שקיבלה האישה לפני כן. הסיכון להריון חוץ רחמי חוזר אחרי פעם אחת הוא בין 7-15%. הסטטיסטיקה מצביעה כי חלק מן ההריונות החוץ רחמיים יסתיימו מעצמם בדומה לתהליך של הפלה טבעית ולא יחייבו כל התערבות רפואית מלחיצה, ואלה שיחייבו התערבות רפואית תזכורנה כי הסיכויים להריון תקין עבור אישה שכבר חוותה הריון מחוץ לרחם הינם טובים מאוד.